Myelodysplastisches Syndrom - Symptome, Therapie und Ursachen
Schnelleinstieg in unsere Themen
Unter einem Myelodysplastischen Syndrom (MDS) versteht man eine Erkrankung des Knochenmarks beziehungsweise der blutbildenden Stammzellen. Durch Veränderungen bestimmter Erbinformationen entstehen weniger reife Blutzellen. Die unreifen Blutzellen (Blasten) dagegen vermehren sich umso stärker und vermindern dadurch zunehmend eine normale Blutzellenbildung. Die frühen Symptome des MDS können von Müdigkeit, Kopfschmerzen, Atemnot bis hin zu starken Blutungen oder häufigen Infekten variieren.
Die Erkrankung kommt meist bei älteren Menschen vor. Die Prognose ist sehr unterschiedlich und hängt von mehreren Faktoren ab. Entsprechend unterscheiden sich auch die Behandlungsmöglichkeiten, die von Medikamenten über Bluttransfusionen bis hin zu Knochenmarkstransplantationen reichen können.
Was ist das Myelodysplastische Syndrom?
Der Begriff „myelodysplastisch“ setzt sich zusammen aus Myelo für Mark und dysplastisch für fehlgebildet. Beim Myelodysplastischen Syndrom (MDS) handelt sich demnach um eine Fehlbildung des Knochenmarks. Die hierin befindlichen blutbildenden Stammzellen sind bei MDS Erkrankten nicht in der Lage, ausreichend reife weiße und rote Blutkörperchen (Leuko- und Erythrozyten) sowie Blutplättchen (Thrombozyten) zu bilden. Diese drei Blutzellarten bezeichnen Mediziner auch als unterschiedliche Zellreihen. Je nach MDS-Typ sind eine, zwei oder drei davon betroffen. Die Anzahl der unreifen Knochenmarkzellen (Blasten) im Blut steigt im Verlauf häufig stark an und hindert das Knochenmark an der normalen Blutbildung.
Mit Fortschreiten der Erkrankung kommt es bei 20-25 Prozent der Betroffenen zu einem Übergang in eine Akute Myeloische Leukämie (AML). Bei der AML produziert das Knochenmark sehr viele Blasten, sodass deren Anteil bei 20 Prozent oder mehr liegt. Der normale Wert liegt bei unter zwei Prozent.
Die Weltgesundheitsorganisation (WHO) hat aufgrund der verschiedenen Ausprägungen der Erkrankung eine Klassifikation in bestimmte MDS-Typen vorgenommen. Dabei zog die WHO Kriterien wie die Anzahl der betroffenen Zellreihen sowie den Blastenanteil im Blut und im Knochenmark heran. Außerdem sind unter dem Mikroskop Veränderungen in den Blutzellen wie die sogenannten Ringsideroblasten zu erkennen. Es handelt sich dabei um veränderte Erythrozyten, in denen ringförmige Einschlüsse von Eisen um den Zellkern herum abgelagert sind. Auch ihr Anteil im Knochenmark entscheidet über den MDS-Typ.
Wie entsteht das Myelodysplastische Syndrom?
Das MDS ist keine Erbkrankheit, beruht aber ebenfalls auf Veränderungen in den Genen, also den kleinsten Einheiten, die die menschliche Erbinformation enthalten. Im Gegensatz zu einem vererbten Gendefekt, handelt es sich beim MDS um eine erworbene genetische Veränderung (Mutation) der blutbildenden Stammzellen im Knochenmark. Sie entsteht zufällig, aufgrund bestimmter genetischer Veranlagungen sowie durch äußere Einflüsse (beispielweise durch Chemo- oder Strahlentherapie, aber auch bei der Unterdrückung des Immunsystems aufgrund von Organtransplantationen). Bei etwa der Hälfte der Betroffenen finden sich Veränderungen an einzelnen Chromosomen, den größten Einheiten der menschlichen Erbinformation. Zum Beispiel kann bei einer bestimmten MDS-Form ein Stück des langen Arms des Chromosom 5q fehlen. Das nennen Experten dann eine Deletion. Die Chromosomen 5, 7 und 8 sind am häufigsten von den Veränderungen betroffen.
In Deutschland treten circa vier bis fünf MDS-Fälle pro 100.000 Einwohner auf. Theoretisch kann die Erkrankung zwar in jedem Alter vorkommen, es sind allerdings hauptsächlich Menschen über 60 Jahren betroffen. Ungefähr 50 Prozent der Menschen mit dem MDS sind über 75 Jahre alt. Der wichtigste Risikofaktor für das MDS ist also das Alter. Männer erkranken etwas häufiger als Frauen.
Was sind Symptome des Myelodysplastischen Syndroms?
Die Symptome des MDS entstehen dadurch, dass die Stammzellen im Rückenmark nicht mehr ausreichend reife, funktionsfähige Blutzellen bilden können:
- Ein Mangel an weißen Blutkörperchen (Leukopenie) führt zu einer geschwächten Immunabwehr, das heißt, Betroffene leiden häufiger an hartnäckigen Infekten durch Bakterien, Pilze oder Viren.
- Aufgrund der Anämie, also eines Mangels an roten Blutkörperchen, fühlen sich die MDS-Erkrankten oft kraftlos und erschöpft. Zudem kann durch den eingeschränkten Sauerstofftransport aus dem Blut zu den Organen eine Atemnot entstehen.
- Bei zu wenigen Blutplättchen (Thrombopenie) kommt es teilweise zu Einblutungen in die Haut, zum Beispiel an den Unterschenkeln. Auch stärkere Blutungen bei Verletzungen sind nicht selten.
Zusätzlich verursacht der Mangel an roten Blutkörperchen häufig Kopfschmerzen, Ohrensausen, Schwindel oder einen sehr schnellen Puls. Zu Beginn der Erkrankung treten manchmal noch keine Symptome auf und der Arzt entdeckt ein MDS eher zufällig durch die Auffälligkeiten im Blutbild.
Wie stellt der Arzt ein Myelodysplastisches Syndrom fest?
Wenn der Verdacht auf ein myelodysplastisches Syndrom besteht, veranlasst ein Facharzt eine gründliche Blut- und Knochenmarkanalyse. So lassen sich andere Erkrankungen mit ähnlichen Symptomen ausschließen. Dazu nimmt das medizinische Personal Blut ab, das ins Labor geschickt wird. Dieses bestimmt dann die Anzahl der verschiedenen Blutzellen mithilfe des sogenannten Blutbilds und des manuellen Differenzialblutbilds (mikroskopische Untersuchung). Zusätzlich sind die folgenden Werte relevant für eine Diagnose: Erythropoetin, Serumferritin, LDH (Laktatdehydrogenase), Vitamin B12 und Folsäure.
Zeigt die Blutanalyse Werte, die auf ein MDS hinweisen, führt der Arzt eine Knochenmarkentnahme durch. Meist geschieht dies aus dem Beckenkamm am Hüftknochen. Dazu betäubt er die Stelle und entnimmt mit einer Spritze etwas Knochenmark (Knochenmarkpunktion). Fachleute wie Pathologen und Hämatologen untersuchen anschließend die Proben. In der Zytologie analysiert das Fachpersonal die Zellen des Knochenmarks unter dem Mikroskop. So werden mögliche Veränderungen der Chromosomen sichtbar. In einigen Fällen sind zusätzlich bestimmte Genanalysen notwendig.
Je genauer die Informationen aus diesen Tests sind, umso besser kann der Arzt den Behandlungsplan auf den speziellen MDS-Typ des Erkrankten abstimmen.
Welche Therapie gibt es beim Myelodysplastischen Syndrom?
Die unterschiedlichen Therapieansätze beim MDS sollen vor allem die Lebensqualität steigern und die Symptome lindern. Eine Heilung ist über eine Stammzelltransplantation möglich, diese kommt allerdings nur in bestimmten Fällen in Frage. Am Anfang der Therapie steht ein beratendes Gespräch mit dem Facharzt. Gemeinsam wird das Behandlungsziel definiert. Dabei berücksichtigt der Arzt nicht nur den MDS-Typ und das Erkrankungsstadium, sondern auch das Alter, den Gesundheitszustand und die Begleiterkrankungen. Er klärt außerdem über eventuelle Risiken der Therapie auf. Es ist zudem sehr wichtig, alle behandelnden Ärzte (auch den Zahnarzt) über die Erkrankung aufzuklären.
Beim MDS können unter anderem folgende Therapieoptionen eingesetzt werden:
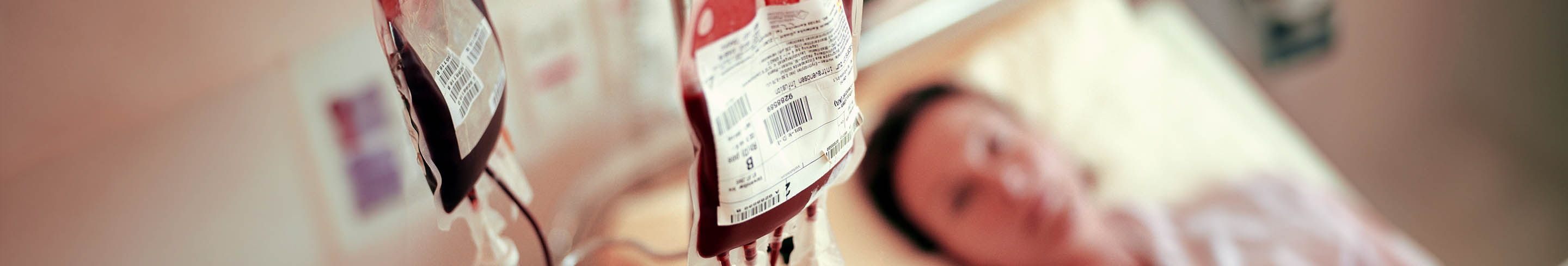
- Übertragung von Blutzell-Konzentraten mit roten Blutkörperchen (Erythrozyten-) oder Blutplättchen (Thrombozytenkonzentrat)
- Antibiotika-Gabe (vorbeugend z.B. vor OPs oder therapeutisch bei Infekten)
- Medikamente mit Wachstumsfaktoren z.B. für die vermehrte Bildung weißer oder roter Blutkörperchen (z.B. Erythropoetin = EPO oder dem Granulozyten-Kolonie stimulierenden Faktor = G-CSF)
- Bei regelmäßiger Gabe von Erythrozytenkonzentraten: Eisenentleerungstherapie mit sogenannten Eisenchelaten (z.B. Deferasirox). Dies dient dazu, überschüssiges Eisen, das durch die Transfusionen in den Körper gelangt, zu binden und auszuscheiden.
- Die Gabe des Arzeistoffs Lenalidomid zur Normalisierung des Blutbildes beim MDS mit Deletion am Chromosom 5q
- Die Gabe des Arzeistoffs Luspatercept zur vermehrten Bildung von Erythrozyten
Bei schweren MDS-Formen (Hochrisiko-MDS) kommt als Alternative zur Stammzell-Transplantation das Medikament Azacitidin zum Einsatz, um die Gene, welche zur Ausreifung von Blutzellen verantwortlich sind, zu reaktivieren. Auch eine intensive Chemotherapie gehört zu den möglichen Behandlungsoptionen. Ärzte setzen sie beispielsweise beim Übergang des MDS in eine Akute Myeloische Leukämie (AML) ein.
Was können Sie selbst beim Myelodysplastischen Syndrom tun?
Mit einer MDS-Diagnose zu leben, ist nicht immer einfach. Dennoch können Menschen mit einem MDS einiges dazu beitragen, um ihre Lebensqualität zu verbessern und Symptome zu vermeiden. Das wichtigste bei der MDS-Therapie ist der regelmäßige Besuch beim Arzt. Er veranlasst Blutbilder, um den Krankheitsverlauf zu überwachen und die Therapie - falls nötig - rechtzeitig anpassen zu können.
Um gefährlichen Infektionskrankheiten vorzubeugen, kann es beispielsweise helfen, sich gegen Grippe, Covid-19 und Pneumokokken impfen zu lassen.
Verletzungen sollten möglichst vermieden werden, da ansonsten durch einen vorliegenden Thrombozytenmangel starke Blutungen auftreten können. Seien Sie also besonders vorsichtig mit scharfen Gegenständen wie Messern, Nagelscheren oder Rasierklingen, aber auch mit zu harten Zahnbürsten. Nehmen Sie alle Arten von Infektionsanzeichen sowie starke Blutungen ernst und lassen diese ärztlich abklären. Verschleppte Infekte können für MDS-Erkrankte sehr gefährlich werden.
Veröffentlicht am: 12.11.2024
____________________________________________________________________________________________________________________________
Das könnte Sie auch interessieren

Viren & Virusinfektionen - Informationen rund um das Thema Viren

Chemotherapie – Krebs chemisch bekämpfen

Folsäure - Anwendung, Wirkung und Nebenwirkungen

Immunsystem stärken und aufbauen
Strahlentherapie – Was ist das, wann kommt sie zur Anwendung und wie wird sie durchgeführt?

Kopfschmerzen: Was hilft und woher kommen sie?
Quellen:
[1]: Online-Information des Universitätsklinikums Ulm. Myelodysplastisches Syndrom (MDS) https://www.uniklinik-ulm.de/innere-medizin-iii/haematologie/myelodysplastisches-syndrom-mds.html
[2]: Online Information der Stiftung Deutsche Leukämie & Lymphom-Hilfe (DLH). MDS Myelodysplastische Syndrome, Informationen für Patienten und Angehörige (11. Auflage, 04/2021) https://www.leukaemie-hilfe.de/fileadmin/user_upload/dlh-broschueren/2021_MDS_Broschuere_web.pdf
[3]: Online Information der Stiftung Deutsche Leukämie & Lymphom-Hilfe (DLH). Infoblatt Myelodysplastische Syndrome (MDS) (2019). https://www.leukaemie-hilfe.de/fileadmin/user_upload/dlh_infoblatt_myelodysplastische_syndrome2019.pdf
[4]: Online Information des Kompetenznetzes Leukämien. Myelodysplastische Syndrome (MDS). https://www.kompetenznetz-leukaemie.de/content/patienten/leukaemien/mds/
[5]: Leitlinie der Deutschen Gesellschaft für Hämatologie und Medizinische Onkologie (DGHO). Myelodysplastisches Syndrom (MDS) (Stand 03/2021). https://www.onkopedia.com/de/onkopedia/guidelines/myelodysplastische-syndrome-mds/@@guideline/html/index.html
Unsere Qualitätssicherung

„Die Beratung unserer Kunden auf höchstem pharmazeutischem Standard und damit jeden Tag zu Ihrer individuellen Gesundheit beizutragen ist mir ein Herzensanliegen und ist essentieller Bestandteil meiner täglichen Arbeit.“
Als Senior Expert im Bereich Pharma Service steht Louisa Wehleit hinter unseren Ratgebern. Hier vermitteln wir umfassendes Wissen im Bereich Wohlfühlen und Gesundheit. Mit unserem Ratgeber können Sie sich umfassend zu verschiedenen Gesundheitsthemen informieren und auf wertvolle Apotheker-Tipps zurückgreifen.